失神の臨床予測ルール(CPR)
~San Francisco Syncope Rule, Canadian Syncope Risk Scoreをはじめ、何を使用するのか? ~
<目次>
前回、一過性意識消失の鑑別として失神と痙攣があり、両者を区別する「Historical Criteria」を紹介しました。
その後、個人的に失神についてもっと調べることにしました。失神についての臨床予測ルール(CPR)に行き当たりました。San Francisico Syncope Rule(”CHESS”)やCanadian Syncope Risk Score(CSRS)あたりは項目こそしっかり覚えていたわけではないにしても、名前も知っている人も多いと思います。探せば探すほど想像していた以上に様々なCPRが多く、どれがいいのかも分からなくなってきました。そのような疑問を深掘りしてみたいと思います。
1.失神の臨床予測ルールの全体像
まずは臨床予測ルールの全体像から把握してみたいと思います。Systematic Reviewにとても便利な表を見つけました。
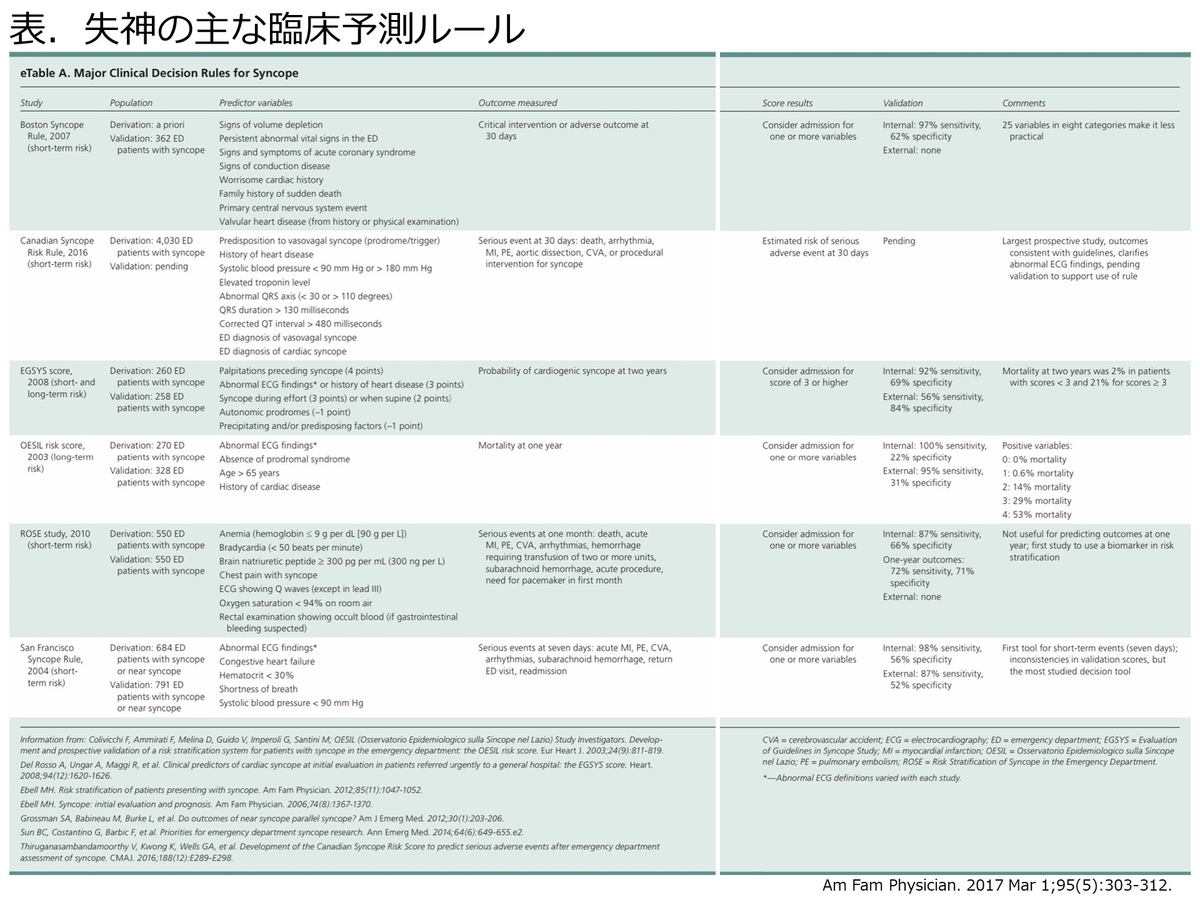
主な失神の臨床予測ルール(CPR)がまとめられています。もちろん、患者の前提条件等もしっかりとチェックして自身の環境にどれだけ当てはめられるかも考える必要がありますが、上記の6つのCPRは短期間のリスク評価するものと、長期間のリスク評価をするものに大きく分けられます。
<短期間のリスク評価>
- Boston Syncope Rule(30日間)
- Canadian Syncope Risk Score(30日間)
- ROSE study(1ヵ月間)
- San Francisco Syncope Rule(7日間)
<長期間のリスク評価>
- EGSYS score(2年間)
- OESIL risk score(1年間)
救急外来で失神となれば、その場で入院として経過観察をするかという視点も入って来ると思います。そういう意味では長期間のリスク評価をしたものでは、後日の外来フォローでいいのかがはっきりしない印象を受けます。そういう意味では短期間のリスク評価をしたものの方が使いやすいような気がします。
他には感度や特異度という視点で見てみたいと思います。特に救急外来で引っかける(除外する)と考えれば感度が大切であると思います。そういう意味ではROSE studeyは感度が低く、EGSYS Scoreもやや低い印象を受けます。
※Canadian Syncope Risk Scoreに関してはこの文献が発表された時には、Validation(検証)中でしたが、感度97.8%、特異度44.3%でした(詳細は後半へ)。
すると、引っかけるという視点から感度が高いものは下記の4つになります。
<感度が高いもの>
- Boston Syncope Rule
- Canadian Syncope Risk Score
- OESIL score
- San Francisco Syncope Rule
このうち、OESIL scoreは長期間のリスク評価であることや、Boston Syncope Ruleが25項目の変数があることによりあまり実践的ではないと記載があります。そういう意味では、Canadian Syncope Risk ScoreとSan Francisco Syncope Ruleが使いやすいと考えられます。
2.San Francisco Syncope Rule
チェックすべき項目が「CHESS」というネモニクスまであるSan Francisco Syncope Ruleから紹介します。
“CHESS”
|
C: Congestive heart failure history |
うっ血性心不全の既往 |
|
H: Hct <30% |
ヘマトクリット値<30% |
|
E: ECG abnormal |
心電図異常(変化) |
|
S: Shortness of breath history |
呼吸困難 |
|
S: Systolic BP < 90 mmHg |
収縮期血圧<90mmHg |
下記の項目の1つでも満たす場合、7日以内の重篤なイベントが生じるとされる(感度98%, 特異度56%)
確かに5項目で単純明快、使いやすいですね。感度も高いというのもメリットであるようにみえると思います。
しかし、後ほどの妥当性評価(validation)において感度は90%に満たないということがありました。
救急外来における失神の臨床予測ルールとして、SFSRは感度86%(95% CI, 83-89%)、特異度49%(95% CI, 48-51%)であった。
(出典)Ann Emerg Med. 2010 Oct;56(4):362-373.e1. doi: 10.1016/j.annemergmed.2010.05.013.
そういう意味では否定に使うにも感度はやや微妙と言わざるを得ないのも現状です。
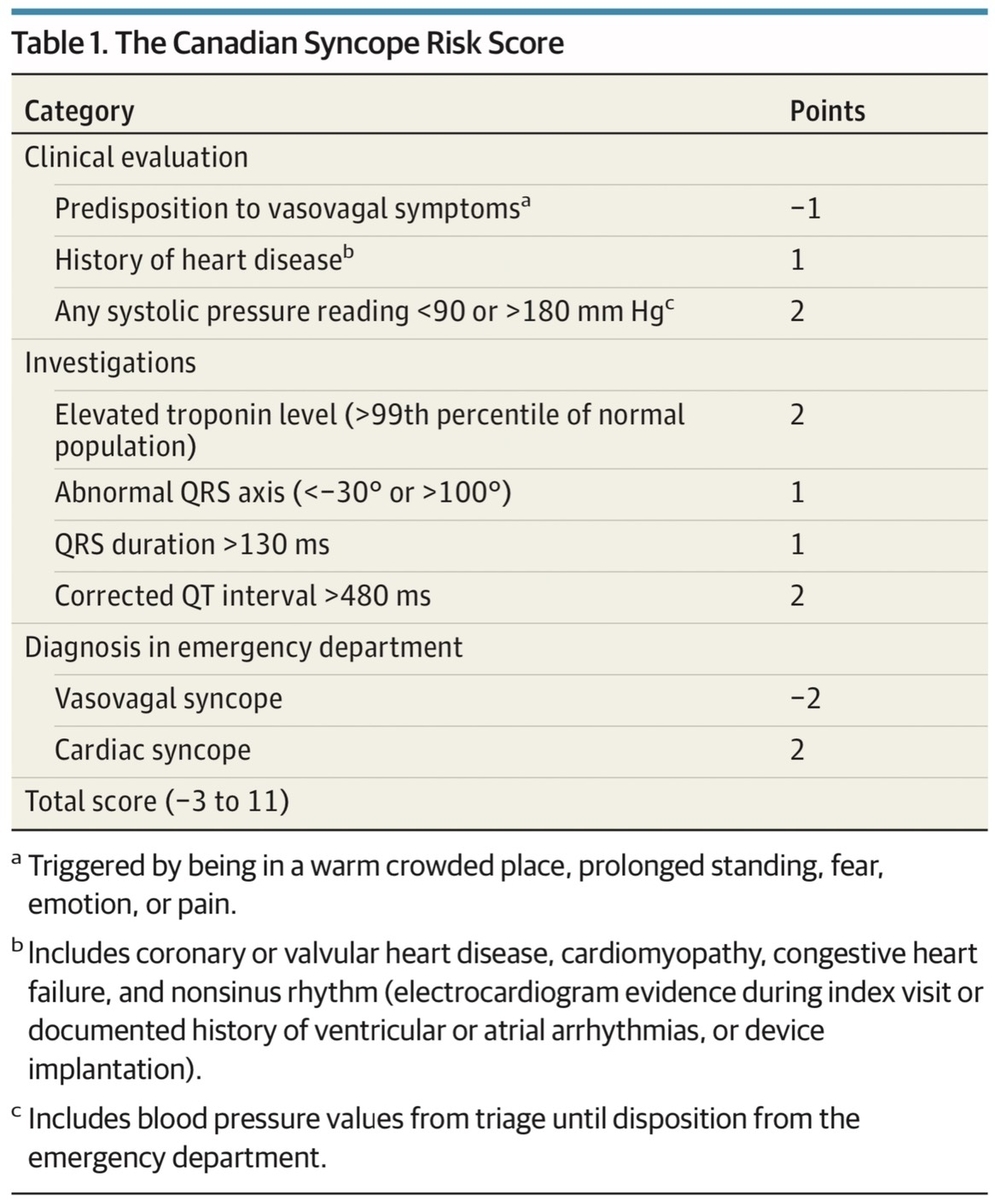
3.Canadian Syncope Risk Score (CSRS)
Canadian Syncope Risk Score(CSRS)について簡単に振り返ります。スコアリングは下記の通りです。
|
項目 |
点数 |
|
臨床評価 |
|
|
・血管迷走神経症状らしい素因 |
-1 |
|
・心疾患の既往 |
1 |
|
・収縮期血圧<90 mmHgまたは>180 mmhg |
2 |
|
検査 |
|
|
・トロポニン値の上昇 |
2 |
|
・QRS軸の異常(<-30°または>100°) |
1 |
|
・QRS幅>130ms |
1 |
|
・QT間隔>480ms |
2 |
|
救急での診断 |
|
|
・血管迷走神経性失神 |
-2 |
|
・心原性失神 |
2 |
上記のスコアリングにて-1点以上の場合の重篤なイベントが生じるとされる(感度97.8%、特異度44.3%)
先述のSan Francisco Syncope Ruleに比べて項目も多く、点数化もやや複雑な気がします。もちろん、-1点を閾値にした際に多くの人を引っかけられているということもできますが、引っかけるだけであればSan Francisco Syncope Rule "CHESS"で良いような気がします。
Canadian Syncope Risk Scoreのメリットは、点数化によるリスク階層ごとの評価にあると思います。検証されたJAMAの文献を用いて詳細を確認します。まずはスコアリング(血管迷走神経症状らしい素因等の詳細含む)から、最終的にはCanadian Syncope Risk Scoreによるリスク階層別の評価まで確認します。
<点数によるリスク階層分け>
- -3点から-2点:very-low risk群
- -1点から0点:low risk群
- 1点から3点:medium risk群
- 4点から5点:high risk群
- 6点から13点:very-high risk群
(出典)JAMA Intern Med. 2020 May 1;180(5):737-744. doi: 10.1001/jamainternmed.2020.0288.
Very lowリスク群とLowリスク群の死亡率は1%以下であり、Mediumリスク群の死亡率は10%弱、Highリスク群の死亡率は約20%、Very highリスク群は約50%という結果でした。感度が高いのでただ重篤な結果になりそうな人を引っかけるだけでなく、この人は点数的にやや危ないのか、危ないのか、とても危ないのかという辺りまでイメージできるのが良いと思います。
4.~最後に~
重篤な結果になりそうな人を簡便に拾い上げるという意味ではSan Francisco Syncope Ruleの”CHESS”、リスク階層別に具体的に可能性をイメージしながら重篤な結果になりそうな人を拾い上げるにのCanadian Syncope Risk Scoreが良さそうです。
また、MKSAP18の失神の項目では起立性血圧の測定を推奨していたりと具体的な診察についてはMKSAP等の失神の項目を学ぶのも良さそうです。
本日もお読みくださり、ありがとうございました。
【関連記事】
今回のような内容を読むと意識消失が何でも失神に見えてしまうかもしれせん。意識消失が失神なのか、痙攣なのかについての臨床予測ルールにも興味がある方はよろしければ、お読みください。