網状皮斑(リベド, livedo reticularis)
~敗血症性ショックとMottling Socreまで~
<目次>
網状皮斑(リベド, livedo reticularis; LR)をフラッシュバックのように思い出すことがありました。救急外来で敗血症が疑われる状況であったこととともにMottoling Socreが頭に思い浮かんだことも思い出しました。網状皮斑は赤色から紫色の網目状の皮疹であり、抹消循環不全で生じること、さらには血管炎やLPSといった様々な疾患で生じると聞いています。網状皮斑の原因には具体的に何があるのか、実際に敗血症性ショックで使える指標であるのか、具体的に深掘りしてみたいと思います。
1.網状皮斑(livedo reticularis; LR)
まずは、網状皮斑の概要を調べてみます。意外にも(?)、ベイツ診察法のような教科書の索引には記載がなく、UpToDateで検索したところ専用ページがなさそうでした。初めからReview等に頼ろうと思います。
- 網状皮斑(livedo reticularis)は、一過性または持続性の赤青色から紫色の網目状のチアノーゼ模様を特徴とする皮膚所見である。網状皮斑は、様々な生理的および病理的状態において生じうる皮膚血流障害の徴候である。乳児期の大理石様皮膚炎のように良性の場合もあれば、ループス血管炎のように重篤な場合もある。
- 多くの過程で血流が低下し、網状皮斑を生み出す可能性がある。しかし、先天性毛細血管拡張性皮膚炎(CMTC)、甲状腺機能低下症、特発性LRなどの特定の疾患に関連する網状皮斑の病因は明らかではない。
Figure: Livedo Reticularis - PMC
(出典)Indian Dermatol Online J. Sep-Oct 2015;6(5):315-21. doi: 10.4103/2229-5178.164493.
上記はFree Articleなので、網状皮斑の皮膚写真を含め見てみてください。今回、主に取り扱うlivedo reticularis(LR)だけでなく、livedo racemosaの記載もあります。日本語の場合、「網状皮斑」というと何を示すのか曖昧なところもあったり、文献で定義が曖昧なところもあります。livedo reticularisにMottlingも含めて話を進めていきたいと思います。
一部の網状皮斑では病因は明らかではないものの、原則的には皮膚血流障害(末梢血流障害)の結果であると言えそうです。網状皮斑の原因も良性のものから2次性(続発性)のものまで様々であるようです。網状皮斑の原因を具体的に調べていきたいと思います。
2.網状皮斑の分類・原因
次に、先ほどからの深掘りとして網状皮斑の分類や原因を深掘りしていきたいと思います。網状皮斑の分類が原因を整理するのに役立ちそうなので、まずは網状皮斑の分類を軸にしつつ原因を調べてみます。
網状皮斑(LR)の分類
<全身疾患と関連のない網状皮斑>
全身疾患と関連のない網状皮疹(LR)は、3つに分類されうる。主に、樹脂状の皮疹(リベド)の持続時間や環境温度との関連性に基づく。
生理的LR/大理石様皮膚(physiologic LR/cutis marmorata)
- 寒冷暴露により生じ、温めることで消失する。
- 新生児、肌が色白の女性に最もよく認められ、たいてい下肢にみられる
- 未熟児によりよく認められ自然とみられなくなるものの、エドワーズ症候群、ダウン症候群、コルネリア・デランゲ症候群では生涯に渡ってみられることがある。
原発性(一次性)LR(primary LR)
- 診断は除外診断による。
- 基礎疾患がないことや、環境温度とは無関係であることが定義される。
- 偶発的な動脈の血管攣縮は、動脈からの血液流入量を減少させ、組織の低酸素化と静脈血の脱酸素化を促進させると考えられており、特に局所的な低酸素による脱酸素と静脈拡張の結果であると考えられる。
特発性LR(idiopathic LR)
- 原因不明の持続的な網状皮斑は特発性LRと呼ばれる。
- 除外診断の対象であり、明らかに原発性LRと多くの特徴を共有しているが、リベドが持続する点で異なっている。
<全身性疾患と関連のある網状皮疹(続発性, Scondary LR)>
先天性
- 乳幼児の網状皮斑の原因として大理石様皮膚(生理的LR)がもっとも一般的である。しかし先天性血管拡張性大理石様皮斑(CMTC)や経胎盤一過性血管炎(transplacental transient vasculitis)も原因として挙げられる。
薬剤性
- アマンタジンを服用中の患者の最大40%に網状皮斑が発現し、継続使用により潰瘍に進行する可能性がある。
(出典)J Am Acad Dermatol. 2005 Jun;52(6):1009-19. doi: 10.1016/j.jaad.2004.11.051.
先天性血管拡張性大理石様皮斑(CMTC)に関連することについても記述されています。CMTCを疑うヒントとなるような合併症の記載もありました。
先天性以外の続発性の原因はとても多く、抗リン脂質症候群をはじめとする血液学的原因/凝固異常によるもの、血管炎、膠原病、塞栓/血管壁異常、薬剤性、感染症、腎細胞がん、炎症性乳癌、悪性リンパ腫といった悪性腫瘍、神経疾患、内分泌代謝疾患といった多彩な原因があります。慢性膵炎のような雑多な原因まであります。
長くなるので、続発性(二次性)LRの説明は割愛しますが、次のような疾患などが詳しく紹介されています。抗リン脂質症候群とSLE、網状皮斑(LR)に脳血管障害を伴うSneddon症候群について詳しく書かれています。さらには、LRの原因となるクリオグロブリン血症、コレステロール塞栓症(CES)、敗血症における塞栓症、炭酸ガス動脈造影、カルシフィラキシス、高シュウ酸尿症、薬剤性(アマンタジン、ゲムシタビン、ヘパリン等)、感染症(マイコプラズマ、C型肝炎ウイルス、ブルセラ、コクシエラ・バーネッティ(Q熱リケッチア)等)、悪性新生物(悪性リンパ腫など)、神経障害(反射性交感神経性ジストロフィー、自律神経系神経障害)などが詳しく説明されています。よろしければ、出典をご覧ください。
原因の感染症の中に細菌による分類とそれ以外があります。その中に感染性心内膜炎も記載があります。敗血症とは病態は異なりますが、似ているともいえるでしょう。敗血症性ショックに陥れば、抹消循環不全から生じると考えられる部分も納得できますし、起炎菌次第であると考えれば、網状皮斑がみられて納得できると思います。
他にもCovid-19(新型コロナウイルス感染症)でも網状皮斑の報告もあります。末梢循環不全が生じることがあれば、網状皮斑が生じることは容易に想像がつきます。
- 米国で COVID-19 と診断された 2 例は一過性の網状皮斑を呈し、いずれも無症状で片側性であり、それぞれ 持続時間は19 時間と 20 分間であった。両者とも発疹は、COVID-19の初発症状から10 日後に始まった。
- 同様の皮膚症状が前向き研究の 1 例で報告されている。胸部、四肢に網状皮斑に一致する発疹を有し、Dダイマーが上昇していた(1,187 ng/ml)。皮膚生検では、明らかな血管炎を認めなかったものの、表皮の血管周囲のリンパ球浸潤と深部真皮のまれな静脈内の小さな血栓が認められた。
(出典)J Dtsch Dermatol Ges. 2021 Apr;19(4):530-534. doi: 10.1111/ddg.14353.
Covid-19でも血管内皮障害や凝固異常のようなものが生じれば、さらには全身状態が悪くなれば、網状皮斑が生じることは推定できます。正直なところ、抹消循環不全が生じる病態であれば原因や誘因は何でもありであると感じました。Covid-19で生じる様々な皮疹についてまとめられています。網状皮斑は報告も少なく記述も少なめでしたが、興味のある方はご覧ください。
網状皮斑そのものの疾患特異性はなく、むしろ抹消循環不全の病態を表していると考えれば、血管炎やショックのような病態の判断に活かすことができるとも考えられそうです。今回の症例に出会ったときに頭に思い浮んだMottling Scoreについて深掘りしてみたいと思います。
3.【Mottling Score】敗血症性ショックと予後
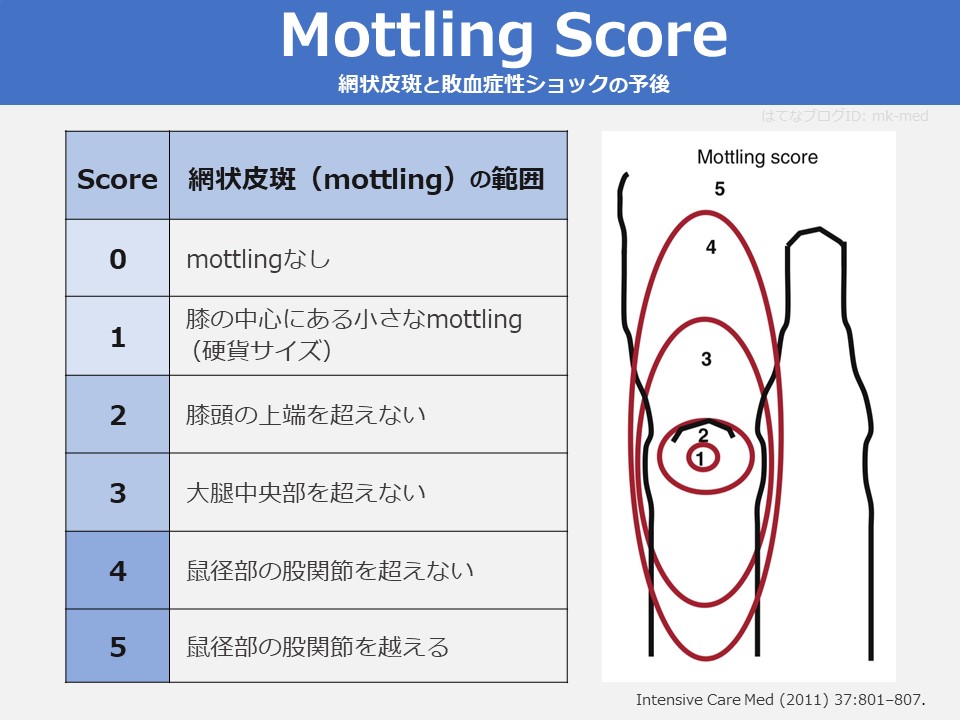
Mottling Scoreとは膝を中心とする網状皮斑(mottling)の範囲から敗血症性ショックの際の予後(生存率)を予測する臨床予測ルールです。例えば、感染症が疑われるようなぐったりとした高齢者の診察でズボンをめくるついでに視診で確認できるので見てみるのもいいと思います。
Mottling Scoreのスコアリング
結果
- Mottling scoreは死亡率の最も強い予測因子*であった [score 0–1 OR 1; score 2–3 OR 16 (4–81); score 4–5 OR 74 (11–1,568), p<0.0001]。
- H6(集中治療室入室6時間後)のmottling scoreによる14日死亡率は、0-1点では13%であったが、2-3点では70%、4-5点では92%と上昇した。
- 死亡時期について、mottling scoreの高い患者ほど死亡時期が早かった(p=0.0001)。スコアが4-5点の症例は1日目に多く死亡し、2-3点の症例は入院後2日目と3日目に死亡していた。
*平均血圧〔<65, 65<, (mmHg)〕、心拍数〔<90, 90-120, 120< (/min)〕、中心静脈圧〔<8, 8-12, 12< (mmHg)〕、心係数〔<3, 3< (l/min/m2)〕、尿量〔0.5<, 0.5< (ml/kg/h)〕、動脈血尿酸値〔<1.5, 1.5-3, 3< (mmol/l)〕とMottling Score(0-1, 2-3, 4-5)におけるオッズ比を比較。
- ベッドサイドでは、ショック蘇生時に皮膚の色調の急激な変化が観察され、mottling scoreの変化が有用である可能性が示唆された。H0(集中治療室入室時)ならびにH6のMottling Scoreの変化により予後を解析した。
- 初期のMottlinig Scoreが0-1点の患者は除外し、初期に2点以上を示した患者(n = 38)に焦点を当てた。スコアが低下した13人のうち、10人が生存した(77%)。逆に、スコアが変化しなかった、あるいは上昇した25人のうち、生存したのはわずか3人(12%)であった。生存者の割合は、網状皮斑が改善するにつれて有意に増加した [OR = 21, 95% CI (3, 208), p<0.0005]。
- Mottling Scoreの上昇は、乳酸値の上昇(p<0.0001)および尿量の減少(p<0.0001)と相関関係にあった。
- SOFA スコアも mottling scoreと正の相関を示した(p = 0.0002).
(出典)Intensive Care Med. 2011 May;37(5):801-7. doi: 10.1007/s00134-011-2163-y.
Mottling Scoreに関していかがだったでしょうか。網状皮斑の範囲が広範となれば、抹消循環不全の部位が大きくショックが進行しているというように思考が結び付けやすそうです。定義的にはMottlingとした方が良いのかもしれませんが、この辺りもこのまま網状皮斑として進めていきます。
あくまで、後ろ向き観察研究であったり、特に用いられている”H6”が「ICU入室6時間後」というように、ICUが基準になっている面があります。また、救急外来到着時と”H0”ですら少しはタイムラグがあるとも考えられます。しかし、集中治療に関わっている人以外でも、その手前(救急など)で診ることがある方にも参考になると思います。
他にも、網状皮斑を認めない敗血症性ショックの場合も十分にあります。網状皮斑を認めれば、予後の指標として分かりやすいものが見つかって運が良かったというような視点も必要だと思います。網状皮斑を認めない場合でも、ショックの診療として今回の論文でもMottling Scoreと比較されていた乳酸値や尿量などもチェックすると良いと思います。Mottling Scoreのスコア階層ごとによるオッズ比との比較で、平均血圧、心拍数、中心静脈圧、心係数では有意差こそなかったもの比較されていますので、傾向をはじめ詳しく見てみると興味深いと思います。また、生存曲線(Kaplan-Meier解析)など、詳しい情報もあります。よろしければ是非ご覧ください。
個人的には敗血症ショックの起炎菌と網状皮斑の関係も気になるところです。グラム染色で推測したり、培養結果を待ってスコアが確定するというような臨床予測ルールでは複雑になりすぎてしまいそうですね。
今回の網状皮斑(livedo reticularis, mottling)はいかがだったでしょうか。原因も様々であるものの、病態とかけ合わせればMottling Scoreのように病態の進行度合いの判定に使える場所もありそうと思ってもらえれば幸いです。
本日もお読みくださり、ありがとうございました。